Dolore Nocicettivo e Dolore Neuropatico: le differenze
La più recente definizione di dolore è stata data da IASP – International Association for the Study of Pain, che ne ha parlato come “un’esperienza sensoriale ed emotiva spiacevole associata a un danno tissutale reale o potenziale, o descritta in termini di tale danno“. Emerge immediatamente come il danno tissutale non sia necessariamente presente quando una persona prova dolore.
Partendo da questo assunto, si è così cercato di classificare il dolore, tipizzandolo non solo in letteratura, ma anche nel linguaggio comune. I principali tipi di dolore con cui possiamo avere a che fare sono quelli nocicettivi, infiammatori, neuropatici, nociplastici o misti. In questo articolo ci concentreremo maggiormente sul dolore nocicettivo e neuropatico centrale e periferico.
Il Dolore Nocicettivo
La nocicezione è un supporto fondamentale per i sistemi viventi, grazie ad essa maggior parte degli organismi si può rendere conto di essere in pericolo oppure no. Con questo meccanismo il sistema nervoso centrale delle forme viventi evolute ha potuto fare esperienza ed apprendere, evolvendosi. Se poniamo un dito su una spina, infatti, ci pungiamo provando dolore, ma proprio grazie al nostro sistema nervoso allontaniamo il dito per via riflessa: quindi non proviamo più dolore. In virtù di questo gesto, preveniamo il danno e impariamo da questa spiacevole esperienza, difendendo il corpo da futuri eventi.
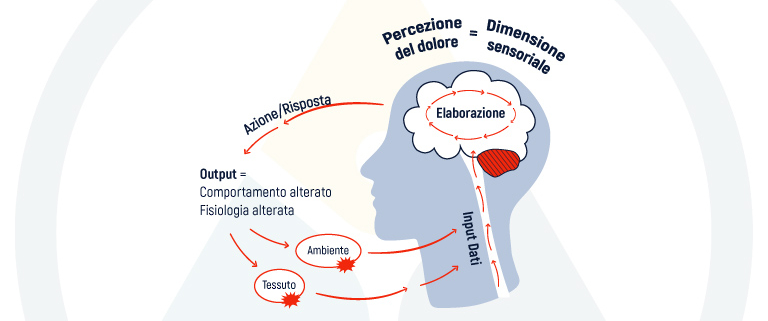
La definizione di dolore nocicettivo della IASP – International Association for the Study of Pain – è “il dolore che deriva da un danno reale o di minaccia al tessuto non neurale ed è dovuto dall’attivazione dei nocicettori“. Nel caso di questo dolore possiamo concludere che il tessuto neurale è tendenzialmente sano e che la trasmissione del segnale è fisiologicamente normale; quello che innesca il dolore è lo stimolo dei nocicettori, terminazioni nervose specializzate presenti sia a livello somatico che viscerale.
Una volta attivati i nocicettori, l’impulso corre nelle fibre A-delta o nelle fibre C, con informazioni dirette al sistema nervoso centrale: in questo momento specifico non possiamo ancora parlare di dolore, poiché l’informazione nocicettiva potrebbe non corrispondere alla percezione di dolore. Al contrario, è doveroso ricordare che si può percepire dolore anche in assenza di segnale nocicettivo.
Una volta giunta al cervello, l’informazione precedentemente modulata viene elaborata e interpretata; solo in questo momento può finalmente manifestarsi quella fase finale nota come percezione.
Ma il dolore non è nocicezione: non c’è una causa-effetto diretta fra loro, essi sono però correlati e concorrono a generare un pattern dolorifico. Possiamo così affermare, senza timore di smentita, che il dolore non è causato dalla nocicezione dato che una persona può provarlo anche in sua assenza.
Alla stessa maniera, la nocicezione non sempre è causa di dolore in quanto un individuo può avere una lesione senza provare dolore. Da qui un primo assunto che pone il dolore in correlazione con la nocicezione o, se il lettore preferisce, in rapporto con la nocicezione, ma anche che grazie alle conoscenze di neurofisiologia e neuroscienze abbiamo imparato a conoscere diversi pattern, che ci spiegano numerosi meccanismi di facilitazione e di inibizione del dolore.
Il Dolore Neuropatico
Fra le tipologie di dolore che abbiamo citato in precedenza, troviamo il dolore neuropatico. Sempre la IASP – International Association for the Study of Pain – lo definisce come “dolore conseguente a una lesione primaria o una patologia che colpisce il sistema somatosensitivo“.
Una prima fondamentale differenziazione del dolore neuropatico va fatta tra:
- Centrale
- Periferico
Parliamo di dolore neuropatico centrale quando è secondario a un danno a livello corticale o midollare, di contro parliamo di dolore neuropatico periferico quando originato da un danno al nervo periferico, al plesso, al ganglio della radice dorsale o alla radice stessa.
Il dolore neuropatico proviene così da un danno o da un insulto alle vie nervose in qualsiasi punto, dalle terminazioni dei nocicettori periferici ai neuroni corticali nel cervello. Nel dolore neuropatico il danno tissutale colpisce direttamente il sistema nervoso, causando la generazione di scariche ectopiche che aggirano la trasduzione diretta con la presenza di attività residua anche a stimolo cessato. Il nervo diventa così esso stesso stimolo al dolore.
Sono molti i fattori che agiscono sulla percezione del dolore neuropatico e spesso si influenzano vicendevolmente: quando abbiamo una lesione o una compressione nervosa, inizia la liberazione nel sito di tutti i mediatori dell’infiammazione con annessa cascata infiammatoria. Questa dà il via, in un primo momento, a una sensibilizzazione periferica cui il nostro corpo risponde liberando altri mediatori dell’infiammazione, che possono quindi sensibilizzare non solo le fibre adiacenti e aumentare lo stato infiammatorio, ma anche contribuire, con la nocicezione e tramite complessi meccanismi, a fare da trigger per una sensibilizzazione centrale o periferica (con le quali tuttavia il dolore neuropatico e nocicettivo non vanno confusi).
La sensibilizzazione centrale si esplica in un aumento della reattività dei neuroni nocicettivi del sistema nervoso centrale, al loro input afferente normale oppure sotto soglia.
Sappiamo che il neurone di secondo ordine può rimanere sensibilizzato quando riceve stimoli intensi, duraturi e ripetuti: ma cosa succede al neurone di primo ordine se subisce dei cambiamenti? L’insieme dei cambiamenti che avvengono nei neuroni di primo ordine prende il nome di sensibilizzazione periferica.
Il neurone di primo ordine è il neurone sensoriale primario. La sua estremità periferica costituisce il recettore sensoriale: di conseguenza, questo neurone risponde agli stimoli e trasmette al sistema nervoso centrale informazioni codificate. Il neurone di secondo ordine si trova in genere nel midollo spinale o nel tronco cerebrale; riceve informazioni dai neuroni di primo ordine e le trasmette al talamo. Qui, le informazioni possono subire una prima elaborazione ad opera dei circuiti nervosi locali.
Conclusioni
Ciò detto, si comprenderà come il dolore non sia un fenomeno mediato da una causa effetto anatomica e fisiologica, ma come si debba piuttosto inquadrare in una complessa esperienza personale all’interno di un vissuto strettamente individuale. Se infatti un danno del nervo periferico puó causare dolore e un danno del sistema nervoso centrale puó causare dolore, un danno del nervo periferico causa spesso una sensibilizzazione periferica e centrale. Sovente inoltre, sottendono a questi schemi traumi psicologici che slatentizzano o esacerbano questi meccanismi agendo da boost.
Partendo in ultima analisi da una vecchia definizione di dolore… “una inferenza percettiva, tale per cui l’esperienza viene considerata un output che arriva alla percezione consapevole, questo riflette la migliore ipotesi di stima rispetto a quale potrebbe essere la risposta più vantaggiosa. La tendenza è verso l’errore nella direzione della protezione” (Moseley and Butler, 2015b)
Siamo arrivati ad una nuova definizione di dolore … “il dolore esiste quando le prove credibili del pericolo sono preponderanti sulle prove credibili a favore della sicurezza. Il dolore non si manifesta quando le prove credibili di sicurezza sono preponderanti sulle prove credibili di pericolo.” The Protectometer (Butler and Moseley, 2016)
(di staff PhisioVit in collaborazione con NOI – Neuro Orthopaedic Institute)